" Bilim. Kanıt. Şifa. | Dr. Aleksi: Yeni Nesil Sağlık Ekosistemi."
Sistemik Lupus Eritematozis (SLE)
Dr. Aleksi
10/30/202512 min oku
Sistemik Lupus Eritematozis (SLE)
Sistemik lupus eritematozus (SLE), bağışıklık sisteminin vücudun kendi dokularına saldırdığı otoimmün bir hastalıktır. Bu hastalık, cilt, eklemler, böbrekler, kalp ve beyin gibi birçok organı etkileyebilir. SLE, genellikle genç kadınlarda daha yaygın görülür ve belirtileri hafif olabileceği gibi, bazen hayatı tehdit edici boyutlara ulaşabilir.
Sistemik lupus eritematozusun tarihi, 19. yüzyılın sonlarına kadar uzanmaktadır. İlk kez 1868 yılında Dr. William Osler tarafından tanımlanmış ve 1890'larda tam bir klinik tablo olarak kabul edilmiştir. O tarihten bu yana hastalık hakkında yapılan araştırmalar, SLE'nin nedenleri ve tedavi yöntemleri konusunda önemli ilerlemeler kaydedilmesini sağlamıştır.
Tanım ve Epidemiyoloji
SLE, bağışıklık sisteminin kendi dokularına karşı anormal şekilde aktifleştiği, yani otoimmün bir durumda, ender olarak bir organa sınırlı kalmayıp çok sayıda sistem ve organı tutabilen kronik bir iltihabi hastalıktır. NCBI+1
Küresel olarak her yıl yaklaşık 5,14 (1,4–15,13) yeni vaka/100 000 kişi-yıl ile tanımlanmıştır. PMC+1
Yaygınlık (prevalans) yaklaşık 43,7 (15,9–108,9) vaka/100 000 kişidir, yani dünya genelinde yaklaşık 3,41 milyon kişi bu hastalıktan etkilenmektedir. PubMed+1
Cinsiyet açısından belirgin bir fark vardır: kadınlar erkeklere göre yaklaşık 8–15 kat daha fazla etkilenir. Frontiers+1
Özellikle çocuk doğurma çağındaki kadınlarda sıklığı yüksektir. Medscape
Nedenleri ve Tetikleyici Koşullar
SLE’nin kesin nedeni halen tam anlaşılamamıştır; ancak birçok faktörün bir arada rol oynadığı kabul edilmektedir:
Genetik yatkınlık: Örneğin tek yumurta ikizlerinde yüksek oranda ortak hastalık görülmesi bu etkiyi gösterir. gponline.com
Hormonal etkiler: Estrojen gibi kadın seks hormonlarının rolü olduğu düşünülmektedir — kadınlarda daha sık olması bu hipotezi destekler. gponline.com
Çevresel tetikleyiciler: UV ışını, bazı virüsler/bakteriler, sigara, çevresel kimyasallar gibi faktörler hastalığın başlamasında veya alevlenmesinde rol oynayabilir. Medscape
Bağışıklık sistemi bozuklukları: Bağışıklığın kendi dokularını tanımaması, antikorların oluşması, kompleman sistemi gibi mekanizmaların etkilenmesi söz konusudur.
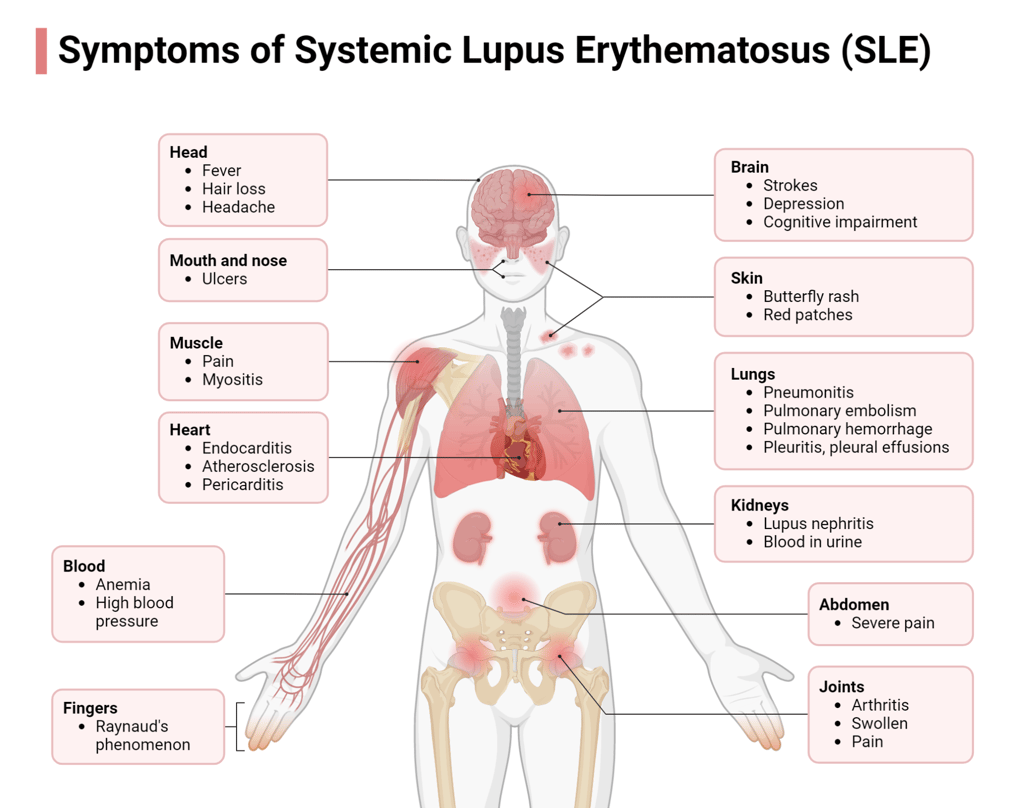
SLE'de (Multi-sistem) Organ Tutulumu ve Tanı Kriterleri
Sistemik Lupus Eritematozis ve Organ Tutulumu
Sistemik Lupus Eritematozis (SLE), vücudun bağışıklık sisteminin kendi dokularına saldırdığı, yani otoimmün bir hastalıktır. Bu saldırı neredeyse tüm organ ve sistemlerde iltihaplanmaya yol açabilir. Ancak her hasta aynı şekilde etkilenmez; bazı organlar daha sık tutulur, bazıları daha nadir etkilenir.
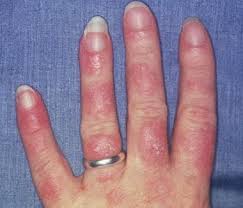
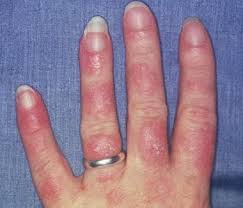
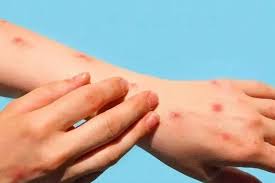
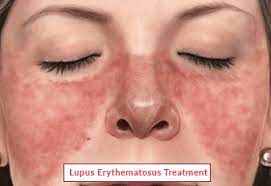
1. Cilt ve Saç Tutulumu
Hastaların yaklaşık %70-85’inde görülür.
Belirtiler:
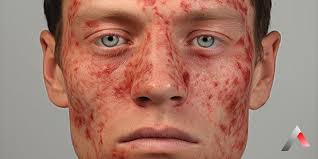
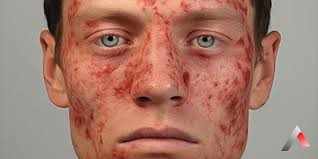
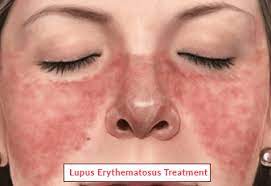
Malar rash (malar döküntü, kelebek şeklinde yanak ve burun üstü)
Discoid rash (yuvarlak, kabarık ve pullu döküntüler)
Alopesi (saç dökülmesi)
Etki: Genellikle ağrısızdır, kozmetik sorun yaratır ama bazen lupus aktifliğinin işareti olabilir.
2. Eklem ve Kas Sistemi
%60-90 civarında
Belirtiler:
Non-eroziv artrit: Eklemlerde şişlik ve ağrı
Artralji: Ağrılı eklem hareketleri
Nadiren miyozit (kas iltihabı)
Etki: Eklem deformasyonuna genellikle yol açmaz, ama yaşam kalitesini düşürebilir.
3. Böbrek (Renal) Tutulumu – Lupus Nefriti
%40-60, bazı popülasyonlarda %70’e kadar çıkabilir
Belirtiler:
Proteinüri (idrarda protein)
Hematüri (idrarda kan)
Ödem (vücutta şişlik, özellikle bacaklarda)
Etki: Erken tanı ve tedavi çok önemlidir; aksi halde kronik böbrek hastalığı veya böbrek yetmezliği gelişebilir.
4. Kardiyovasküler Sistem
%30-50
Belirtiler:
Perikardit (kalp zarı iltihabı)
Miyokardit (kalp kası iltihabı)
Endokardit ve erken ateroskleroz
Etki: SLE, kalp damarlarını etkileyerek uzun vadede kalp hastalığı riskini artırır.
5. Akciğer ve Solunum Sistemi
%25-50
Belirtiler:
Plevrit (akciğer zarında iltihap)
Pulmoner hipertansiyon
Nadir olarak interstisyel akciğer hastalığı
Etki: Nefes darlığı ve göğüs ağrısı sık görülür; ciddi akciğer komplikasyonları nadirdir.
6. Sinir Sistemi
%20-40
Belirtiler:
Baş ağrısı, depresyon, bilişsel bozukluk
Nöbetler, inme
Periferik nöropati (kol ve bacaklarda uyuşma)
Etki: Hem merkezi hem periferik sinir sistemi etkilenebilir; lupus aktivitesi ile paralel olabilir.
7. Kan ve Hematolojik Sistem
%50-70
Belirtiler:
Anemi (kansızlık)
Lökopeni (düşük beyaz kan hücresi)
Trombositopeni (düşük trombosit)
Etki: Enfeksiyon riski artar; bazı durumlarda trombositopeni ciddi kanamaya yol açabilir.
8. Gastrointestinal Sistem
%10-30
Belirtiler: Bulantı, karın ağrısı, nadiren vaskülit (damar iltihabı)
Etki: Genellikle hafif ve geçicidir, ancak ciddi vaskülit komplikasyonu nadir de olsa tehlikelidir.
9. Göz ve Görme Sistemi
%10-20
Belirtiler: Retinopati, gözde kuruluk, nadiren optik nörit
Etki: Görme kaybı riski düşüktür ama lupus aktivitesini gösterebilir.
Genel Yorum
SLE multisistemik bir hastalık olduğu için her hasta farklı organları etkilenebilir.
Böbrek ve sinir sistemi tutulumu hastalık seyrinde ciddi komplikasyon riski taşır.
Cilt, eklem ve hematolojik bulgular daha sık görülür, tanı ve takipte önemli ipuçları sağlar.
SLE’li bir hastada organ tutulum yüzdesi ve şiddeti hastalık aktivitesi ile doğrudan ilişkilidir; düzenli takip ve uygun tedavi hayati önem taşır.
Hastalığın tanısı için kullanılan kriterlerin son versiyonu 2019 EULAR/ACR SLE Classification Criteria’dır. PubMed+1
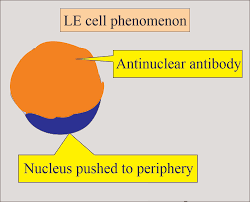
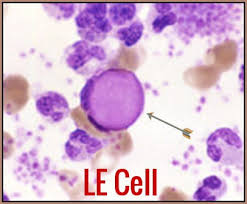
Tanı ya da sınıflama için “ANA (antinükleer antikor) pozitifliği ≥ 1:80” gereklidir (giriş kriteri). moh.gov.my
Ardından klinik ve immünolojik kriterler “puanlı” sistemle değerlendirilir; 2-10 puan aralığında ağırlıkları vardır. PMC+1
Skor eşiği: ≥10 puan alan bireyler SLE olarak sınıflandırılır. rheumnow.com
Performans: Doğrulama kohortunda duyarlılık (sensitivity) %96.1, özgünlük (specificity) %93.4 idi. The Rheumatologist+1
Ek olarak, önceki kriterler ile karşılaştırmalı olarak: 1997 ACR kriterlerinde duyarlılık daha düşüktü (≈82.8 %) ve SLICC 2012 kriterlerinde özgünlük daha düşük çıkmıştı. PMC
(Not: Bu kriterler “tanı kriteri” değil araştırma/klasifikasyon amaçlıdır; klinisyenler her zaman klinik tabloya ve diğer verilerle birlikte karar verir.) moh.gov.my
Aşağıda, Sistemik Lupus Eritematozis (SLE) için kullanılan European League Against Rheumatism/American College of Rheumatology 2019 sınıflama kriterlerinden bazı bireysel maddelerin duyarlılık (%Sensitivity) ve özgünlük (%Specificity) değerlerini bulabildiğim kadar paylaşıyorum. Fakat pozitif ve negatif olasılık oranları (LR+ / LR–) için yeterli veriler yaygın şekilde yayınlanmamıştır, bu nedenle yalnızca duyarlılık ve özgünlük bilgilerini sunabilirim.
Duyarlılık ne kadar yüksek (%100 e yakın) ise testin normal/negatif değerde çıkması SLE tanısından uzaklaştırır. Özgünlük ne kadar yüksek (%100 e yakın) ise testin pozitif çıkması SLE için tanı koydurucudur.
Kriter Duyarlılık (Sen) Özgünlük (Spe)
Malar rash ~ 57 % ~ 96 %“ Cutaneous manifestations of SLE” çalışmasında malar rash için bu değer verilmiş. PMC+1
Diskoid döküntü (discoid rash) ~ 19.7 % ~ 93.6 % SLICC kriter çalışmasında yer alan değer. PMC
Lökopeni (<4 000/mm³) / Hematolojik kriter ~ 46.4 % ~ 94.8 % SLICC kriter çalışmasında hematolojik alt kriter olarak lökopeni için bu değerler. PMC
Hematüri / ürin analizi (dipstick test çalışması) Ölçüm yapılmış:
Hematüri için ≈ 98 %, ≈ 53 % (dipstick Hb) ~ 53 % Urin dipstick çalışmasında; SLE aktivite izlemine yönelik çalışmada yer almış. PubMed
Proteinüri (1+ dipstick olarak değerlendirilmiş) ≈ 82 % ≈ 49 % Aynı urin çalışmasında proteinüri için değerler. PubMed
Artropati / non‑eroziv artrit (eklem tutulum) ~ 79.0 % ~ 43.6 % SLICC sonuçlarında bu kriter için verilmiş duyarlılık ve özgünlük. PMC
ANA ≥ 1:80 (giriş kriteri) ≈ 99.5 % ≈ 19.4 % (çok düşük özgünlük) UniPD Research+2UniPD Research+2Doria et al.
Anti-dsDNA antikoru ≈ 75.6 % — (belirtilmemiş) UniPD Research+1Doria et al.
Düşük C3 veya C4 komplemanı ≈ 71.7 % ≈ 83.0 % UniPD Research+1Doria et al.
Lökopeni (<4,000/mm³) — ≈ 83.8 % UniPD ResearchDoria et al.
Akut kutanöz LE (ACLE) döküntü ≈ 42.8 % — UniPD ResearchDoria et al.
Anti-dsDNA antikoru ~ 74 % ~ 100 % Science PublicationsManhal & Mohammed (2016)
Anti-dsDNA (meta-analiz) – ~ 94.7 % PubMedMeta-analiz, FEIA yöntemi
Anti-Sm antikoru ~ 39.7 % ~ 98.6 % PubMedAnti-Sm test çalışması
Düşük C3 düzeyi ~ 75 % (bir çalışmada) ~ 71 % PubMed
C3/C4 çalışması Düşük C4 düzeyi ~ 48 % PubMed ~ 71 % PubMed–
C3 ve C4 düşüklüğü (Bir çalışmada) ~ 77.9 % (C3) / ~ 80.1 %
(C4) PubMed ~ 81.5 % (C3) / ~ 83.2 % (C4) PubMedÇinli hasta kohortu
Anti-nükleozom antikorları ~ 61 % ([turn0search8]) ~ 94 % ([turn0search8]) Bir meta-derlemede “overall positive likelihood ratio” ~ 13.81 olarak verilmiş.
MDPIAnti-nükleozom antikorları ~ 93 % ~ 97 % SLE ve diğer bağ dokusu hastalıklarıyla karşılaştırmalı. OUP Academic Anti-nükleozom antikorları (aktif SLE için) ~ 72.7-100 % ~ 66.7 % → ~83.7-97 %
Anti-dsDNA-NcX ELISA testi ~ 60.4 % ~ 98.9 % Yeni ELISA formatında dsDNA-nükleozom kompleksine yönelik test. BioMed Central
Anti-Sm antikoru ~ 30-40 % ~ 88-100 % Çok özgün ancak duyarlılığı düşük bir belirteç
Anti-C1q antikorları (SLE, özellikle nefrit için) ~ 58 % ~ 75 % SLE nefritinin belirlenmesinde; tek başına yeterli değil.
Anti-C1q antikorları – aktif nefrit için ~ 74 % ~ 77 % Aktif nefrit riski yüksek gruplarda anlamlı olabilir.
Hücreye bağlı kompleman aktivasyon ürünleri ~ 62 % ~ 88 %
EC4d/BC4d, geleneksel C3/C4 ölçümlerinden daha iyi performans göstermiştir.
CBCAPS + otantik antikor paneli (kombinasyon) ~ 72 % ~ 90 % ACR Meeting AbstractsKombinasyon testi SLE tanısında daha üstün olabilir.
Elimizde olan bilgilerden öne çıkan bazı veriler şunlardır:
ANA ≥ 1:80 girişi için duyarlılık ≈ 99.5 %, özgünlük ≈ 19.4 %. UniPD Research+2UniPD Research+2
Anti-dsDNA antikoru duyarlılığı yaklaşık %75.6 %. UniPD Research+1
Düşük C3 veya C4 düzeyleri için özgünlük ≈ 83.0 %. UniPD Research+1
Anti-nükleozom antikorları SLE tanısında oldukça yüksek özgünlük gösterebilmekle birlikte, duyarlılık çalışmalara ve aşamalara göre değişken.
Anti-dsDNA-NcX gibi yeni test türlerinde özgünlük oldukça yüksek (~ 99 %) bulunmuş; ancak duyarlılık da hâlâ orta düzeyde (~ 60 %) kalmış.
Anti-Sm antikorları çok yüksek özgünlük sağlıyor (yani pozitif ise SLE için güçlü ipucu olabilir) ancak duyarlılık düşük olduğu için negatif çıktığı halde SLE olmadığı anlamına gelmez.
Bu belirteçler klasik tanı kriterlerinin yerine geçmez, ancak özellikle tanı koymanın zor olduğu, nefrit gibi organ tutulumlarının olabileceği durumlarda ek bilgi sağlayabilir.
Örneğin anti-C1q antikorlarının LR⁺ ≈ 2.6 olması, pozitif olduğunda SLE nefrit olasılığını yaklaşık 2.6 kat artırdığı anlamına gelir — bu tek başına güçlü bir tanı koydurucu değil ama bağlamla değerlendirildiğinde fayda sağlar.
Hücreye bağlı kompleman ürünleri (CBCAPS) geleneksel C3/C4 düzeylerine kıyasla duyarlılık/özgünlük açısından daha iyi görünmektedir.
Kombinasyon yaklaşımları (antikor + CBCAPS) duyarlılığı ~70-80 % düzeyine çıkarabilmektedir; bu da klinisyen için anlamlı bir destek olabilir.
Veriler hâlâ çok sayıda çalışma arasında farklılık göstermektedir ve bazı testlerin laboratuvar standartları sıkı oturtulmamış olabilir.
Açıklamalar ve Özet Notlar:
Anti-Sm testinin özgünlüğü oldukça yüksektir (~ 99 %), ancak duyarlılığı düşüktür (~ 30-40 %). Bu nedenle “pozitif olduğunda” SLE için güçlü kanıt olabilir, ancak “negatif” sonucu SLE olmadığını göstermez.
Anti-dsDNA testlerinde farklı yöntemler (ELISA, IIF, CLIA vb) kullanıldıkça duyarlılık değişebilir; özgünlük genelde yüksektir.
C3/C4 gibi kompleman düzeyleri SLE ile ilişkili olsa da tek başına tanı koyduracak kadar kesin değildir.
LR⁺ ve LR⁻ değerleri bu parametreler için yaygın olarak bildirilmemiştir; dolayıyla klinik karar için tek başına kullanılmamalıdırlar.
Anti-nükleozom antikorları için LR⁺ ve LR⁻ değerleri verilmiş: LR⁺ ≈ 13.81, LR⁻ ≈ 0.38. Bu, pozitif olduğunda SLE olasılığını önemli ölçüde artıran bir belirteç olduğunu gösteriyor.
Diğer belirteçler için LR⁺/LR⁻ değerleri güvenilir şekilde bulunamamış durumda.
Bu değerler sadece tanısal destek amacı taşır; tek başına tanı koydurmaz. Klinik tablo ve diğer testlerle birlikte değerlendirilmelidir.
Malar rash oldukça özgündür (≈ 96 %), yani bu bulgu varsa SLE olasılığı artar; ama duyarlılığı orta düzeyde (~ 57 %) olduğundan bu bulgu yoksa SLE olmadığı anlamına gelmez.
Diskoid döküntü çok özgün ama duyarlılığı çok düşük (~ 20 %), yani yalnızca az sayıda SLE hastasında görülür.
Lökopeni gibi hematolojik bulgular da orta duyarlılık ama yüksek özgünlük gösteriyor; klinik bağlamla birlikte değerlendirilmeli.
Hematüri ve proteinüri için yapılan dipstick test çalışması, hassasiyeti oldukça yüksek gözükse de özgünlüğü düşüktür; yani bu testlerle “negatif” çıkması, SLE’yi dışlama açısından bazı değeri olabilir ama “pozitif” çıktığında özel olarak SLE’yi işaret etmesi zayıf olabilir.
Artropati (eklem tutulum) kriteri duyarlılık açısından güçlü (≈ 79 %) ancak özgünlüğü oldukça düşük (~ 44 %) — yani bu bulgu diğer romatolojik hastalıklarda da sıklıkla görülür.
ANA pozitifliği, çok yüksek duyarlılığa sahip ancak özgünlüğü çok düşük biri kriterdir; yani neredeyse tüm SLE hastalarında bulunabilir, fakat çok sayıda başka durumda da pozitif olabilir.
Anti-dsDNA antikoru ve düşük kompleman düzeyleri gibi immünolojik kriterler daha iyi özgünlüğe sahiptir ve bu kriterler tanılama sürecinde değer taşır.
Bu değerler, kriterin sınıflamada kullanılmak üzere ayrıntılı performansını göstermektedir. Yani bu kriterler tanı koyma için tek başına yeterli değildir; her zaman klinik bağlam ve diğer testlerle birlikte değerlendirilmelidir.
Hastalığın Seyri, Komplikasyonlar ve Tedavi Yaklaşımları
SLE çok değişken bir seyir gösterebilir: bazen hafifedir (örneğin sadece cilt tutulumu), bazen ise iç organlara (böbrek, akciğer, beyin) yayılır. NCBI
Komplikasyonlar arasında böbrek tutulumuyla ilerleyici nefrit, kardiyovasküler hastalık, enfeksiyon riski artışı, serebrovasküler olaylar, akciğer-plevra tutulumları, hematolojik anormallikler yer alır.
Erken tanı, uygun tedavi ve yakın takip hayati öneme sahiptir; bu sayede hasar birikimi, organ yetersizliği ve yaşam süresi kısalması riski azaltılabilir.
Tedavi genellikle:
İmmünsüpresif veya immünmodülatör ilaçlar (örneğin hidroksiklorokin, kortikosteroidler, azatiyoprin, biyolojik ajanlar)
Semptomatik tedavi (kişiye özel yaklaşım: cilt, eklem, böbrek tutulumuna göre)
yaşam tarzı düzenlemeleri: enfeksiyonlardan korunma, güneşten korunma, sağlıklı beslenme, takip
Prognoz son yıllarda oldukça iyileşmiştir, ancak hâlâ SLE olan bireylerde mortalite oranı genel nüfusa göre yüksektir. Medscape
Bitkisel Bileşenler ve Metabolitlerin Rolü
SLE gibi otoimmün ve inflamatuvar hastalıklarda tam anlamıyla “tedavi eden” bitkisel ajan yoktur; ancak bazı bitkisel bileşenlerin destekleyici etkileri araştırılmıştır. Burada etkilerini “az”, “orta”, “iyi” şeklinde sınıflandırıyorum (ama bu sınıflandırma klinik rehber değil, mevcut literatürdeki destek düzeyine göre yorumlanmıştır). Bitkisel kullanım mutlaka hekime danışılarak yapılmalıdır.
Borage (Borago officinalis) yağı: Omega-6 tipi yağ asitleri içerir, iltihap-modülatör etkilerinin olduğu düşünülüyor. Orta düzey destek.
Cod Liver Oil (morina karaciğeri yağı): Düşük dozda omega-3 ve A/D vitamini kaynağıdır; bağışıklık sistemini destekleme potansiyeli var. Orta düzey destek.
Evening Primrose Oil (çuha çiçeği yağı): Gammalinolenik asit içerir; bazı küçük çalışmalarda immün sistem üzerindeki etkileri incelenmiştir. Az-orta düzey destek.
Gotu Kola (Centella asiatica): Antioksidan ve anti-inflamatuvar etkiler gösterilmiş, ancak SLE özelinde güçlü veri yok. Az düzey destek.
Goji Berry: Antioksidan içeriği yüksek; immün sistem üzerindeki dolaylı faydaları olabilir. Az düzey destek.
Pinus pinaster (Çam kabuğu ekstresi): Oksidatif stres ve iltihap üzerine etkileri gösterilmiş; SLE’de özel veri sınırlı. Az düzey destek.
Chamomilla (Papatya): Rahatlama, stres yönetimi açısından kullanılır; doğrudan SLE üzerindeki etkiler sınırlı. Az düzey destek.
Diğer potansiyel bitkisel bileşen/metabolit: Örneğin kurkumin (zerdeçal), resveratrol gibi anti-inflamatuvar etkili ajanlar, SLE için orta düzeyde araştırılmaktadır (ancak bunlar klasik “tedavi” yerine destekleyici olarak düşünülmelidir).
Not: Bu bitkisel ajanların hiçbirisi “SLE’yi iyileştirir” anlamında yeterli kanıta sahip değildir; sadece destek amaçlı kullanılabilir ve mutlaka uzman hekim gözetiminde olmalıdır.
Özet ve Klinik Pratik İçin Notlar
SLE, çok sistemli tutulum potansiyeli olan karmaşık bir otoimmün hastalıktır; erken tanı ve tedavi çok önemlidir.
Tanı sürecinde klinik bulgular + laboratuvar verileri + tanı kriterleri birlikte değerlendirilir (örneğin 2019 EULAR/ACR kriterleri).
Kadınlarda, özellikle doğurganlık çağında görülme oranı yüksektir; etnik farklılıklar ve genetik yatkınlık açıktır.
Tedavi klasik immünsüpresif yaklaşımlara dayalıdır; yaşam tarzı ve destekleyici yaklaşım da önemlidir.
Bitkisel ve metabolit destekler tamamlayıcı niteliktedir ve mutlaka tıp uzmanı gözetiminde kullanılmalıdır.
Hasta-hekim işbirliği, multidisipliner yaklaşım (romatoloji, nefroloji, kardiyoloji vs), yaşam tarzı yönetimi ve psikososyal destek SLE’nin uzun-vadede daha iyi yönetilmesi açısından kilit unsurlardır.
Kaynaklar
“2019 EULAR/ACR Classification Criteria for SLE” validation – duyarlılık %96.1, özgünlük %93.4. The Rheumatologist+1
Global epidemiyoloji verisi: dünyanın her bölgesinde değişken, kadınlar daha fazla etkileniyor. PubMed+1
Prevalans ve cinsiyet bilgileri: kadın/erkek oranları, etnik farklılıklar.