" Bilim. Kanıt. Şifa. | Dr. Aleksi: Yeni Nesil Sağlık Ekosistemi."
VAKA: Bacakta Kapanmayan (pre-Tibial) Yaralar
VAKA TARTIŞMASIFİZİK MUAYENE BULGULARIDERİ LEZYONLARIBAĞIRSAK SAĞLIĞI
Dr. Aleksi
2/12/202614 min oku
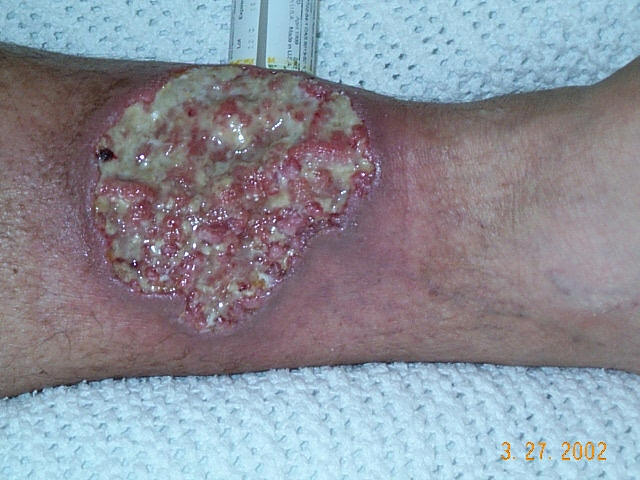
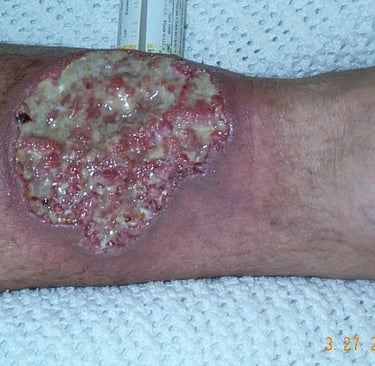
Vaka: Bacakta Kapanmayan (Pre-Tibial) Yaralar
Klinik tablo (50 yaş erkek, pretibial bölgede kronik yaralar, cerrahi insizyonlarda gecikmiş iyileşme, lökositoz ve insülin direnci), Bayesyen bir analiz gerektiren karmaşık bir bilmecedir. Standart algoritmalar genellikle sadece "Diyabetik Ayak" tanısına odaklanır, ancak burada "cerrahi dikiş izlerindeki gecikme" ve spesifik lökositoz seviyesi, bizi daha derin, sistemik ve belki de immünolojik bir patolojiye yönlendirmelidir.
Bu vakayı, klinik verilerin "Ağırlıklı Olasılık Oranları" (Weighted Likelihood Ratios) üzerinden analiz ederek, en olası tanıdan en nadir olana doğru sıralayacağım ve fonksiyonel tıp bakış açısıyla hücresel düzeydeki başarısızlığı irdeleyeceğim.
I. Bayesyen Tanısal Olasılık Sıralaması (Posterior Probabilities)
Ünlü cerrah De Dombal metodolojisine göre, semptomların birleşim kümesi (Pretibial Yeri + Cerrahi Skar Sorunu + Sistemik Enflamasyon + Metabolik Zemin) şu olasılık hiyerarşisini oluşturur:
1. Olasılık: Venöz Yetmezlik Üzerine Eklenmiş Enfeksiyon (%45)
Kanıt Ağırlığı: Ön bacak (pretibial/gaiter bölgesi) yaralarının en sık nedeni venöz hipertansiyondur.
Lökositoz (13.000): Saf venöz ülserde bu kadar yüksek lökosit beklenmez; ancak selülit veya derin doku enfeksiyonu (osteomiyelit riski) eşlik ediyorsa bu tablo oluşur.
Çelişki: Cerrahi izlerdeki gecikme sadece venöz yetmezlikle açıklanamaz, bu sistemik bir faktörü (protein eksikliği veya mikro dolaşım bozukluğu) işaret eder.
2. Olasılık: Piyoderma Gangrenozum (%30 - Kritik "Zebra" Tanısı)
Kanıt Ağırlığı: Bu tanıyı Bayesyen analizde yukarı çeken en güçlü veri: "Ameliyat dikiş izlerinde yara iyileşmesi gecikiyor."
Paterji Fenomeni: Piyoderma Gangrenozum, travma (cerrahi) sonrası yaranın iyileşmek yerine ülserleşmesi (Paterji) ile karakterizedir.
Lökositoz: Nötrofilik bir dermatoz olduğu için 13.000 seviyelerindeki lökositoz bu tabloyla son derece uyumludur (enfeksiyon olmasa bile).
İnsülin Direnci: Komorbidite olarak sıkça eşlik eder.
3. Olasılık: İskemik/Arteriyel Ülser ve Metabolik Sendrom (%15)
Kanıt Ağırlığı: 50 yaş, erkek ve insülin direnci ateroskleroz için güçlü risk faktörleridir.
Mekanizma: Makrovasküler (tıkanıklık) veya mikrovasküler (diyabetik anjiyopati) beslenme bozukluğu.
Lökositoz: Genellikle doku nekrozu varsa yükselir.
Konum: Genellikle ön yüzden ziyade daha distalde (parmak ucu, topuk) beklenir ama pretibial de mümkündür.
4. Olasılık: Vaskülitler (Poliarteritis Nodosa veya Lökositoklastik Vaskülit) (%10)
Kanıt Ağırlığı: İyileşmeyen yaralar ve sistemik enflamasyon (Lökositoz) vasküliti düşündürür.
II. De Dombal Tarzı Klinik Karar Algoritması
Bu hastada tanıyı kesinleştirmek ve "gürültüyü" elemek için aşağıdaki adım adım (stepwise) algoritmayı uygulaman gerekir:
Adım 1: Perfüzyonun Doğrulanması (Veto Noktası)
Soru: Kan gidiyor mu?
Test: Arteriyel ve Venöz Doppler USG + Ayak Bileği-Kol İndeksi (ABI).
Analiz:
ABI < 0.9 ise -> Arteriyel Yetmezlik (Olasılık 3 güçlenir).
Reflü/Yetmezlik varsa -> Venöz Ülser (Olasılık 1 güçlenir).
Akış normalse derhal Adım 2'ye geç.
Adım 2: Enfeksiyon vs. Steril Enflamasyon Ayrımı
Soru: Lökositoz bakteriyel mi, reaktif mi?
Test: CRP, Sedimantasyon, Prokalsitonin ve Yara Kültürü (Yüzeyel değil, derin doku biyopsi kültürü).
Analiz:
Prokalsitonin negatif ama CRP çok yüksekse -> Piyoderma Gangrenozum veya Vaskülit (Otoinflamatuar süreç).
Bakteri üremesi varsa -> Enfekte yara (Ancak altta yatan nedeni açıklamaz, sadece komplikasyondur).
Adım 3: Paterji ve Histopatoloji (Altın Standart)
Soru: Doku neden yıkılıyor?
Test: Yaranın kenarından (ülser sınırından) biyopsi.
Uyarı: Eğer Piyoderma şüphesi (Olasılık 2) güçlüyse, biyopsi travması yeni bir yara açabilir (Paterji). Bu nedenle biyopsi çok dikkatli yapılmalıdır.
Analiz: Nötrofilik infiltrasyon görülürse tanı Piyoderma Gangrenozum'dur.
III. Fonksiyonel ve Moleküler Analiz: "Neden İyileşmiyor?"
Standart tıbbın ötesine geçip, "iyileşmeme" fenomeninin moleküler kökenine inelim. İnsülin direnci "hafif" olsa bile, bu hastada bir "Metabolik İmmünodepresyon" ve "Fibroblast Tembelliği" söz konusu.
Glikasyon ve Kollajen Sertleşmesi (AGEs): Hafif insülin direnci bile dokularda İleri Glikasyon Son Ürünleri (AGEs) birikimine yol açar. Bu, kollajenin çapraz bağlanmasını bozar ("Cross-linking"). Cerrahi dikiş izlerinin iyileşmemesinin temel nedeni, fibroblastların ürettiği kollajenin kalitesiz ve kırılgan olmasıdır.
MMP/TIMP Dengesizliği: Kronik yarada, Matriks Metalloproteinazlar (MMP - dokuyu yıkan enzimler) aşırı aktiftir; doku yapıcı inhibitörler (TIMP) ise baskılanmıştır. Lökositoz (nötrofiller), bu bölgeye sürekli MMP-9 salgılayarak yeni oluşan dokuyu "sindiriyor" olabilir.
Hücresel Senesans (Zombi Hücreler): 50 yaş ve metabolik stres altında, yara bölgesindeki fibroblastlar "senesent" (yaşlı) faza geçer. Bölünmezler ama ölmezler de; bunun yerine etrafa enflamatuar sinyaller (SASP) yayarak lökositleri (13.000 WBC) oraya çekerler ve iyileşmeyi bloke ederler.
IV. Dr. Aleksi'nin Önerdiği Eylem Planı (Protokol)
Bu aşamada sadece yaraya pansuman yapmak, delik bir kovayı suyla doldurmaya çalışmaktır. Sistemik müdahale şarttır.
Tanısal:
Derhal Arteriyel/Venöz Doppler ve Doku Biyopsisi (Vaskülit/Piyoderma ayrımı için).
HbA1c (İnsülin direncinin derinliğini görmek için) ve Homosistein (Mikrovasküler hasar riskini görmek için).
Terapötik (Fonksiyonel Yaklaşım):
Sistemik Enflamasyon Kontrolü: Lökositozu baskılamak için sadece antibiyotik değil, kurkumin veya yüksek doz Omega-3 gibi anti-enflamatuar destekler (Hekim kontrolünde).
Kollajen Sentez Kofaktörleri: İyileşmeyen cerrahi yaralar için yüksek doz C Vitamini, Çinko ve Prolin/Lizin amino asit desteği.
Topikal Ozon veya PRP: Senesent hücreleri temizlemek ve büyüme faktörlerini (GF) artırmak için yara yatağına rejeneratif tedavi.
Bu hasta "hafif" bir vaka değildir. Cerrahi izlerdeki gecikme, vücudun "tamir kapasitesinin" iflas ettiğini gösteren kırmızı alarmdır (Red Flag).
Evet, kesinlikle. Pyoderma Gangrenosum (PG) ile bağırsak patolojileri arasında inkar edilemez, güçlü ve patofizyolojik bir "otoyol" vardır. Hatta dermatolojide PG, sıklıkla "buzdağının görünen kısmı" olarak nitelendirilir; altta yatan dev kütle ise bağırsaktır.
Bu hastadaki 13.000 lökositoz ve cerrahi izlerdeki bozulma (paterji), bizi doğrudan bu eksene (Gut-Skin Axis) bakmaya zorluyor.
Bu ilişkiyi ve Vaskülit ile Pyoderma Gangrenosum (PG) arasındaki o ince ama hayati ayrımı, Bayesyen bir sorgulama analiziyle masaya yatırıyorum.
I. Pyoderma Gangrenosum ve Bağırsak Bağlantısı: "Entero-Kutanöz Eksen"
PG vakalarının %50'sine yakınında altta yatan sistemik bir hastalık bulunur ve bunların en başında İnflamatuar Bağırsak Hastalıkları (İBH) gelir.
Ülseratif Kolit (ÜK) ve Crohn:
PG, özellikle Ülseratif Kolit ile çok güçlü bir korelasyona sahiptir.
Kritik Bilgi: Bağırsak semptomları (kanlı ishal, karın ağrısı) her zaman deri lezyonlarıyla eş zamanlı olmak zorunda değildir. Bazen PG, bağırsak hastalığının ilk ve tek belirtisi olarak yıllar önce ortaya çıkabilir ("Sessiz İBH").
Parastomal PG:
Eğer bu hastanın geçmişte bir bağırsak cerrahisi veya stoması varsa, stoma çevresinde gelişen yaralar %100'e yakın olasılıkla PG'dir.
Mekanizma (Nötrofilik Trafik):
Bağırsaktaki kronik enflamasyon, sistemik dolaşıma sitokinler ve "prime" edilmiş (savaşa hazır) nötrofilleri pompalar. Bu nötrofiller, deride en ufak bir travma (kaşıma, iğne girişi, ameliyat dikişi) alanına hücum ederek kontrolsüz bir doku yıkımı başlatır. Lökositozun (13.000) kaynağı muhtemelen bu "kemik iliği - bağırsak - deri" üçgenindeki alarm durumudur.
II. Vaskülit vs. Pyoderma Gangrenosum: Ayırıcı Tanı Analizi
Bu iki tablo klinik olarak birbirini taklit edebilir ("The Great Imitators"), ancak tedavi yaklaşımları taban tabana zıttır. Vaskülitte immünsupresyon gerekirken, yanlışlıkla enfeksiyon sanılıp debride edilirse (cerrahi temizlik), PG alevlenir ve uzuv kaybına kadar gidebilir.
Bayesyen ayırıcı tanı algoritması:
A. Klinik Morfoloji Sorgulaması (Görsel Kanıtlar)
Pyoderma Gangrenosum (PG)
Yara Kenarları: Menekşe rengi, altı oyuk (Undermined), sarkık kenarlar.
Başlangıç: Küçük bir sivilce (püstül) veya nodül olarak başlar, hızla büyür.
Ağrı: Orantısız Şiddetli Ağrı. Hasta yaraya dokundurtmaz.
İyileşme: Kribriform Skar (Elek benzeri, buruşuk kağıt görüntüsü).
Travma Yanıtı: Paterji Pozitif: Biyopsi, dikiş veya çarpma yerinde yeni yara açılır.
Kutanöz Vaskülit
Yara Kenarları: Zımba ile delinmiş gibi, keskin sınırlı, nekrotik.
Genellikle "Palpabl Purpura" (ele gelen döküntü) veya livedo reticularis ile başlar
Ağrı: Ağrılı olabilir ama genellikle yanma/sızlama tarzındadır.
İyileşme: Genellikle atrofik, düz beyaz skar bırakır.
Travma Yanıtı: Paterji beklenmez. Travma ile ilişki zayıftır.
B. Patofizyolojik Sorgulama (Laboratuvar ve Hikaye)
Aşağıdaki soruları hastanın verilerine "True/False" olarak uygula. "Evet" sayısı arttıkça ibre o yöne kayar.
PG Lehine Sorular:
Ameliyat yerlerinde veya damar yolu açılan yerlerde yara açıldı mı? (Paterji - Bu hastada POZİTİF)
Kanlı dışkılama, kronik ishal veya karın ağrısı var mı? (İBH Sorgusu)
Romatoid Artrit veya seronegatif artrit hikayesi var mı?
Lezyon çok hızlı mı büyüyor? (PG gün-hafta içinde, Vaskülit daha yavaş ilerleyebilir).
Vaskülit Lehine Sorular:
Böbrek fonksiyonlarında bozulma (Kreatinin artışı, idrarda kan/protein) var mı?
Akciğer tutulumu (Öksürük, hemoptizi) var mı?
Sinir tutulumu (Düşük ayak, uyuşma - Mononöritis multipleks) var mı?
ANCA (p-ANCA, c-ANCA) pozitifliği veya Kriyoglobulinemi var mı?
C. Histopatolojik Hakemlik (Altın Standart Ama Riskli)
Kesin ayrım için biyopsi şarttır, ancak PG şüphesinde biyopsi "bıçak sırtı" bir işlemdir.
PG Histolojisi: "Steril Nötrofilik İnfiltrasyon". Damar duvarlarında gerçek bir nekroz yoktur, damarlar nötrofiller tarafından kuşatılmıştır (Vaskülopati).
Vaskülit Histolojisi: "Lökositoklastik Vaskülit". Damar duvarında fibrinoid nekroz, nükleer tozlar (lökositoklazi) ve damar yıkımı görülür.
III. Dr. Aleksi'nin Aksiyon Planı: Nasıl İlerlemeli?
Bu hastadaki tablo (Dikiş izlerinde sorun + 13.000 Lökosit + İyileşmeyen Yara) PG olasılığını Vaskülitten daha yukarı taşıyor. Özellikle cerrahi skar sorunu, Paterji fenomeninin canlı kanıtıdır.
Dışkı Testi (Fekal Kalprotektin): İnvaziv kolonoskopi yapmadan önce, bağırsakta aktif bir enflamasyon olup olmadığını gösteren en hassas belirteçtir. Yüksekse, PG tanısı neredeyse kesinleşir.
Doğru Biyopsi Tekniği: Eğer biyopsi alınacaksa, yaranın tam ortasından değil, aktif kenarından (inflame sınır) alınmalı ve eliptik insizyon tercih edilmelidir. Punch biyopsi paterjiyi tetikleyebilir.
Deneme Tedavisi (Ex Juvantibus): Eğer Vaskülit dışlanırsa (ANCA negatif, böbrek sağlam), sistemik steroid (Prednol) veya Siklosporin başlandığında PG 48-72 saatte dramatik yanıt verir. Bu hızlı yanıt da tanıyı doğrular.
Özet: Bu hasta sadece bir "yara bakım hastası" değil, muhtemelen tanı almamış bir İnflamatuar Bağırsak Hastası veya Sistemik Otoinflamatuar bir vakadır. Gastroenteroloji konsultasyonu bu algoritmanın ayrılmaz bir parçası olmalıdır.
Bu sorgulama süreci, hastanın kaderini değiştirecek kritik adımdır. Çünkü hasta, bacağındaki yara ile yıllardır süren "kabızlık" veya "şişkinlik" arasında bir bağ kuramaz. Bunu biz, bir dedektif gibi ortaya çıkarmalıyız.
Aşağıdaki sorgulama protokolü, de Dombal'ın veri tabanındaki "ayrım gücü yüksek" (high discriminatory value) soruları ve fonksiyonel tıbbın "kök neden" (root cause) analizini birleştirir.
Bu soruları hastaya bu sırayla ve derinlemesine sormalısın.
I. Kırmızı Bayrak Sorgulaması: "Sessiz İBH" (İnflamatuar Bağırsak Hastalığı) Avı
Bu bölümde hedefimiz, aktif veya sinsi seyreden Ülseratif Kolit veya Crohn hastalığını yakalamaktır. Pyoderma Gangrenosum (PG) vakalarının %30-50'sinde bu hastalıklar mevcuttur.
1. Dışkılama Alışkanlığı ve Görünümü:
"Günde kaç kez tuvalete çıkıyorsunuz? Gece uykudan tuvalet ihtiyacıyla uyandığınız oluyor mu?" (Gece ishali organik hastalık işaretidir, İritabl Bağırsak Sendromunda (IBS) olmaz.)
"Dışkıda hiç kan, sümüksü bir yapı (mukus) veya iltihap gördünüz mü?" (Mukus, Crohn için çok değerlidir.)
"Tuvaletinizi yaptıktan sonra tam boşalamama hissi (tenesmus) yaşıyor musunuz?" (Rektal tutulumu gösterir.)
2. Karın Ağrısı Profili:
"Yemeklerden sonra veya tuvalet öncesi karnınızda kramp tarzı ağrılar oluyor mu?"
"Bu ağrı belli bir bölgede (özellikle sağ alt kadranda) yoğunlaşıyor mu?" (Terminal ileum tutulumu - Crohn şüphesi.)
3. "Paterji" ve Bağırsak Bağlantısı:
"Daha önce bağırsaklarınızla ilgili bir ameliyat, apandisit veya hemoroid operasyonu geçirdiniz mi? O yaralar geç iyileşmiş miydi?"
II. Sistemik ve Ekstra-İntestinal Sorgulama (Gözden Kaçanlar)
İBH sadece bağırsakta kalmaz, sistemik bir yangıdır. Bu sorular, tanıyı destekleyen "yan delillerdir" (Bayesyen Olasılığı %15-20 artırır).
4. Ağız İçi Yaralar (Aftöz Ülserler):
"Ağzınızda sık sık tekrarlayan, ağrılı aftlar (beyaz yaralar) çıkar mı?" (Behçet Hastalığı ve Crohn için çok güçlü bir belirteçtir. PG ile Behçet kardeştir.)
5. Eklem Ağrıları (Enteropatik Artrit):
"Sabahları belinizde tutukluk, kalça ağrısı veya diz/ayak bileği eklemlerinde şişlik oluyor mu?" (Ankilozan Spondilit veya Sakroiliit, İBH ile birlikte seyreder.)
6. Göz Problemleri:
"Gözlerinizde sık sık kızarıklık, ağrı veya bulanık görme (Üveit, Episklerit) atağı yaşadınız mı?"
7. Ateş ve Halsizlik:
"Bacağınızdaki yara açılmadan hemen önce veya o dönemde ateşiniz çıktı mı? Grip benzeri bir kırgınlık hissettiniz mi?" (PG atakları genellikle sistemik bir alevlenmeyle başlar.)
III. Fonksiyonel Tıp ve Metabolik Sorgulama
Lökositoz (13.000) ve İnsülin Direnci zemininde "geçirgen bağırsak" (Leaky Gut) ve disbiyozis sorgulanmalıdır.
8. Antibiyotik ve İlaç Geçmişi:
"Bu yaralar için veya başka bir nedenle son 6 ayda yoğun antibiyotik kullandınız mı?" (Disbiyozisi derinleştirip immün toleransı yıkar.)
"Uzun süre ağrı kesici (NSAİİ) kullandınız mı?" (Bağırsak bariyerini bozar, sinsi kanama yapar.)
9. Beslenme ve Tetikleyiciler:
"Süt ürünleri, buğday veya belirli gıdaları tükettiğinizde şikayetleriniz artıyor mu?" (Gluten duyarlılığı ve Çölyak hastalığı da PG benzeri döküntüler yapabilir.)
IV. Hekim İçin "Klinik Gözlem" Kontrol Listesi (Sorgulamaya Ek Olarak)
Hastayı dinlerken şu fiziksel bulgulara dedektif gibi bakmalısın:
Gözler: Sklerada kızarıklık var mı? (Episklerit?)
Ağız: Bukkal mukozada aktif veya iyileşmiş aft izi var mı?
Tırnaklar: Çomak parmak (Clubbing) var mı? (Kronik İBH ve malabsorbsiyon işaretidir.)
Cilt (Diğer Bölgeler): Sırtta veya yüzde şiddetli akne (Akne Konglobata) veya kasıkta/koltuk altında akıntılı nodüller (Hidradenitis Suppurativa) var mı? (Bu hastalıklar PG ile aynı genetik/inflamatuar paketin (PASH Sendromu) parçası olabilir.)
V. Analiz Sonrası: "Bayesyen Güncelleme" ve Test İstem
Eğer hasta yukarıdaki sorulardan Bağırsak (I. Bölüm) veya Ağız/Eklem (II. Bölüm) kısmındakilere "EVET" diyorsa:
Tanısal Hipotez:
Önceki: Venöz Ülser > PG
Şimdiki: İBH İlişkili Pyoderma Gangrenosum (Olasılık %85'e çıkar).
Acil İstenmesi Gereken Özgül Testler (Laboratuvar Algoritması):
Fekal Kalprotektin (Fecal Calprotectin):
Neden: Bağırsakta aktif nötrofilik yangı olup olmadığını gösteren altın standart, invaziv olmayan testtir.
Yorum: Değer > 200 mcg/g ise %95 ihtimalle aktif İBH vardır. Kolonoskopi şarttır.
ASCA (Anti-Saccharomyces cerevisiae) ve p-ANCA:
Neden: Crohn (ASCA+) ve Ülseratif Kolit (p-ANCA+) ayrımı ve Vaskülit (c-ANCA) dışlaması için.
HLA-B51:
Neden: Eğer ağız yarası (aft) varsa Behçet hastalığını dışlamak veya doğrulamak için.
Dr. Aleksi Yorumu: Bu hastada lökosit 13.000 iken, yara yerinden kültür alıp antibiyotik vermek zaman kaybıdır. Yangı içeriden (bağırsaktan veya kemik iliğinden) cilde vuruyor. Sorgulamada "karın ağrısı" veya "mukuslu dışkı" yakalarsan, vakayı bir dermatolog ve gastroenterolog ile ortak (konsey) yönetmen gerekir.
..........................................................................
Hastada daha sonra yapılan bir test de Immunglobulin yüksek, Doppler normal. Bayesyen Analiz ve Olasılık Katmanları
Klinik Veri Bayesyen Etkisi Tanısal Yönelim
50 Yaş / Erkek-Kadın Temel Prevalans Metabolik veya Otoimmün başlangıç riski.
Normal Doppler Negatif Kanıt Venöz ülser olasılığını %80-90 oranında düşürür.
Yüksek Ig (İmmünoglobulin) Pozitif Kanıt Vaskülit, gamopati veya kronik antijenik uyarıyı güçlendirir
Geçirilmiş Kaza Öyküsü Modifiye Edici Faktör Travma sonrası vasküler distrofi veya "Koebner Fenomeni" etkisi.Diferansiyel Tanı Algoritması (De Dombal Stili)
Pretibial bölge, cilt altı dokusunun azlığı ve perfüzyon dinamikleri nedeniyle zordur. Algoritmayı şu üç ana aks üzerine kurmalıyız:
1. İmmünolojik ve İnflamatuar Aks (En Olası)
Yüksek Ig seviyeleri ve iyileşmeyen yara kombinasyonu bizi şu noktalara götürür:
Pyoderma Gangrenosum (PG): Genellikle travma (paterji testi) ile tetiklenir. Ülser kenarları morumsudur.
Lökositoklastik Vaskülit: Küçük damar tutulumu Doppler’de görünmeyebilir ancak doku beslenmesini bozar.
Nekrobiyozis Lipoidika: Diyabet olmasa dahi pretibial bölgenin klasik patolojisidir.
2. Vasküler Mikro-Dolaşım Aksı
Doppler ana damarları gösterir, ancak mikrosirkülasyonu göstermez.
Martorell Hipertansif İskemik Ülser: Genelde lateral/posterior yerleşimli olsa da şiddetli ağrı ve mikrovasküler tıkanıklıkla seyreder.
Atrophie Blanche: Livedoid vaskülopati zemininde gelişen, beyaz skarlı, ağrılı yaralar.
3. Travma ve Lenfatik Aks
Kronik Lenfostaz: Kaza öyküsü lenfatik drenajı bozmuş olabilir. Lenfanjiosintigrafi gerekebilir.
Post-Travmatik Distrofi: Yumuşak doku kaybı ve periost hasarına bağlı kronik iyileşme kusuru.
Tanısal Sorgulama ve Test Stratejisi
Vakayı derinleştirmek için şu adımları izlemeliyiz:
Biyopsi (Altın Standart): Ülser kenarından "punch biyopsi" ile histopatoloji ve direkt immünfloresan (DIF). Bu, Ig yüksekliğini açıklayacak vaskülit veya PG ayrımını yapar.
Serum Protein Elektroforezi: Yüksek Ig'nin monoklonal mi poliklonal mi olduğu saptanmalı (Multipl Miyelom veya MGUS dışlanmalı).
Vasküler İleri Görüntüleme: Eğer Doppler normalse ancak şüphe devam ediyorsa, kapileroskopik inceleme veya ayak bileği-kol indeksi (ABI) ölçümü.
Enfeksiyon ve Biyofilm Analizi: Yara yatağında atipik mikobakteriler veya derin mantar enfeksiyonları Bayesyen tabloda "düşük olasılıklı ama yüksek etkili" gruptadır.
Fonksiyonel Tıp ve Uzun Ömür Perspektifi
Bu vakanın "İmmün-Metabolik" temeli incelenmelidir. Yaraların kapanmaması, matriks metalloproteinaz (MMP) aktivitesinin aşırı yüksek olduğunu ve rejeneratif kapasitenin (NAD+ seviyeleri, kolajen sentezi) baskılandığını gösterir.
Öneri: Hastanın çinko, C vitamini ve protein metabolizması (albümin/prealbümin) optimize edilmeli.
Bitkisel Metabolit Desteği: Centella asiatica (Gotu Kola) ve Curcumin (lipozomal), hem mikrosirkülasyonu desteklemek hem de Ig yüksekliğine neden olan sistemik inflamasyonu modüle etmek için literatürde güçlü kanıtlara sahiptir.
50 yaşındaki bu vakada yüksek Ig seviyeleri ve iyileşmeyen pretibial yaralar mevcutken, ANCA (Antinötrofil Sitoplazmik Antikor) testleri Bayesyen analizimizin en kritik "pozitif veya negatif kanıt" basamaklarından birini oluşturur.
ANCA testlerinin bu spesifik vakadaki tanısal ve ayırıcı tanısal değerini şu şekilde yapılandırabiliriz:
1. ANCA Nedir? (Biyokimyasal Temel)
ANCA, nötrofillerin ve monositlerin sitoplazmasındaki enzimlere (en başta Proteinaz 3 ve Miyeloperoksidaz) karşı gelişen otoantikorlardır. İndirekt immünofloresan (IIF) yöntemine göre iki ana patern gösterirler:
c-ANCA (Sitoplazmik): Genellikle Proteinaz 3 (PR3) ile ilişkilidir.
p-ANCA (Perinükleer): Genellikle Miyeloperoksidaz (MPO) ile ilişkilidir.
2. Bu Vakada Hangi Tanı İçin Kritik?
Hastanın iyileşmeyen pre-tibial yaraları, "Lökositoklastik Vaskülit" veya daha sistemik bir vaskülit tablosunun kutanöz bir dışavurumu olabilir. ANCA pozitifliği şu tabloları doğrular:
Granülomatoz Polianjitis (GPA - Eskiden Wegener): c-ANCA (PR3) pozitifliği %90'lara varan duyarlılığa sahiptir. Alt ekstremitede nekrotizan ülserler ve sistemik (akciğer/böbrek) tutulumla seyreder.
Mikroskobik Polianjitis (MPA): Daha çok p-ANCA (MPO) pozitifliği ile karakterizedir. Doppler'in normal olması şaşırtıcı değildir; çünkü bu hastalık küçük damar vaskülitidir ve Doppler büyük damarları değerlendirir.
Eozinofilik Granülomatoz Polianjitis (EGPA - Churg-Strauss): Astım öyküsü ve p-ANCA pozitifliği ile karakterizedir.
3. Ayırıcı Tanı Algoritmasındaki Rolü
Bayesyen olasılık ağacında ANCA, "Vaskülit" dalını "Otoimmün Dışı Ülser" dalından ayırır:
ANCA (+) Pozitifse: Odak noktamız sistemik vaskülitler ve immün kompleks hastalıklarıdır. Yüksek Ig seviyeleriyle birleştiğinde, vücutta yoğun bir antijen-antikor reaksiyonu ve damar duvarı yıkımı olduğu kesinleşir.
ANCA (-) Negatifse: Ayırıcı tanıda şu üçlü ön plana çıkar:
Pyoderma Gangrenosum: ANCA genelde negatiftir. Klinik patern (mor kenarlı ülser) ve paterji testi önemlidir.
Livedoid Vaskülopati: Genelde pıhtılaşma bozukluklarıyla (Protein C/S eksikliği) ilgilidir, immünolojik değil trombotiktir.
Kutanöz Crohn Hastalığı: Pretibial bölgede "metastatik Crohn" yaraları görülebilir; Ig yüksekliğini de açıklar.
4. Bayesyen Karar Destek Notu
Bu vaka da Doppler normal olduğu için makrovasküler bir tıkanıklık (venöz veya arteriyel) elenmiştir. Ancak mikrosirkülasyon düzeyinde bir yıkım söz konusudur.
Klinik Strateji:
Eğer c-ANCA pozitif gelirse; akciğer grafisi ve idrar analizi (hematüri kontrolü) ile sistemik tarama şarttır.
Eğer p-ANCA pozitifse; ilaç kullanım öyküsü (bazı ilaçlar p-ANCA ilişkili vaskülit yapabilir) ve romatolojik belirteçler (ANA, RF) derinleştirilmelidir.
Sonuç: ANCA testleri, bu hastada yaranın "vasküler bir yetmezlik" mi yoksa "immünolojik bir saldırı" (vaskülit) mı olduğu sorusuna Bayesyen olasılıklar dahilinde en net yanıtı verecek laboratuvar parametresidir.
Hastanın sistemik bir semptomu (eklem ağrısı, nefes darlığı, idrarda renk değişikliği) var mı? Bu bilgi, ANCA testinin "önsel olasılığını" (pre-test probability) daha da artıracaktır.
